O que é?
A doença do refluxo gastroesofágico é uma doença digestiva em que os ácidos presentes dentro do estômago voltam pelo esôfago em vez de seguirem o fluxo normal da digestão. Esse movimento, conhecido como refluxo, irrita os tecidos que revestem o esôfago, causando sintomas típicos, como azia, tosse e dor no peito.
Uma vez que a comida está no estômago, um anel de fibras musculares impede que o alimento mova-se em direção ao esôfago. Essas fibras musculares são chamadas de esfíncter esofágico inferior.
Se o esfíncter não fechar bem, tudo o que a pessoa comeu, bebeu e até mesmo o suco gástrico usado na digestão pode vazar de volta para o esôfago. Isso é chamado de refluxo gastroesofágico. A doença do refluxo gastroesofágico (DRGE) é definida pela presença do refluxo gastroesofágico associado a sintomas ou complicações.
Causas:
Fatores de risco:
Alguns fatores são considerados de risco, pois aumentam as chances de uma pessoa apresentar a doença do refluxo gastroesofágico:
Sintomas mais comuns:
São sintomas comuns da DRGE: azia, dor no peito, regurgitação, tosse seca, rouquidão, náusea após refeições, aftas, pigarro, sinusite, otite, sensação de bolo na garganta, erosões dentárias e, até mesmo, asma.
Uma pessoa diagnosticada com DRGE pode ter a sensação de que o alimento pode ter ficado preso na garganta e pode sentir os sinais de a doença aumentar ao se curvar, inclinar para a frente, ficar deitada ou comer. Os sintomas também costumam ser piores à noite e podem ser aliviados com antiácidos.
Como se faz o diagnóstico:
Exames complementares como a endoscopia digestiva alta devem ser feitos a fim de avaliar a gravidade da doença e excluir alterações mais graves como úlceras, estenose, esôfago de Barrett e câncer.
O refluxo de ácido para o esôfago também é um critério bastante utilizado para fazer o diagnóstico. Para medi-lo, o especialista usará um medidor que será inserido no interior do esôfago do paciente. Este medidor verificará a quantidade de ácido presente no tubo, enviando as respostas para um computador. Este exame é conhecido como phmetria esofagiana.
Podem ainda ser necessários outros exames, como a esofagomanometria (para estudar a motilidade esofagiana e o tônus do esfíncter esofagiano inferior) e a impedanciometria esofágica (detecta inclusive o refluxo não ácido pela medida das variações na resistência elétrica dentro do esôfago).
Medidas comportamentais:
Tratamento medicamentoso:
Em pessoa jovens, com sintomas sugestivos de refluxo e na ausência de sinais de alarme (dor ou dificuldade para engolir, anemia, emagrecimento, vômitos importantes e história de câncer na família), pode-se optar por realizar tratamento empírico, com medicamentos e dieta, por até oito semanas e observar se há remissão da doença.
O tratamento medicamentoso normalmente aborda 3 alvos: 1. Diminuir a produção ácida, 2. Aumentar a propulsão gástrica, ou seja, a peristalse, favorecendo que o conteúdo gástrico siga no sentido do intestino, e não do esôfago, e 3. Alívio tópico, com antiácidos do tipo hidróxido de alumínio, que são ingeridos para criar um sistema de tamponamento e proteção da mucosa gástrica, diminuindo assim os sintomas.
Tratamento cirúrgico:
São usadas em casos selecionados, considerando idade do paciente, sintomas, complicações possíveis e características anatômicas e funcionais do esôfago. Esse procedimento, normalmente feito por via laparoscópica, consiste em envolver o esôfago com a parte do estômago que está mais próxima e costurar esse fundo gástrico ao redor do esôfago distal, formando uma válvula antirefluxo.
Apesar de a mortalidade associada à cirurgia ser inferior a 1%, até um quarto dos pacientes apresenta sintomas no pós-operatório, como dificuldade de engolir e sensação de distensão no estômago, com dificuldade de arrotar. Além disso, após um período de 10 anos, a maioria dos pacientes volta a usar medicamentos para o tratamento da DRGE.
Tratamento endoscópico- ESOPHYX (TIF):
Recém aprovado pela ANVISA em nosso país, o dispositivo Esophyx é uma alternativa minimamente invasiva e sem cortes, implantado por endoscopia, pela boca, realizado em regime ambulatorial, com alta no mesmo dia. Esse procedimento é realizado sob anestesia geral, mas não é uma cirurgia, e apresenta resultados semelhantes ao procedimento cirúrgico tradicional, só que com menos efeitos colaterais, menos riscos e maior eficácia, confeccionando uma válvula antirefluxo, criando uma barreira física ao refluxo gastroesofágico.
O dispositivo já é amplamente usado nos Estados Unidos (aprovado lá em 2007 pelo FDA) e Europa. Estudos clínicos têm mostrado que mais de 70% dos pacientes acabam se livrando dos medicamentos que usavam continuadamente.
Aprovado pela ANVISA, chega ao Brasil uma possibilidade de tratamento do refluxo gastroesofágico sem cirurgia, libertando os pacientes do uso contínuo de medicamentos antiácidos. Trata-se do TIF (Transoral Incisioless Fundoplication ou Procedimento Transoral de Fundiplicatura) é feito por um aparelho chamado Esophyx, que confecciona uma válvula anti-refluxo, ou seja, uma verdadeira barreira física contra o refluxo.
O dispositivo já é amplamente usado nos Estados Unidos (aprovado lá em 2007 pelo FDA) e Europa. Estudos clínicos têm mostrado que mais de 70% dos pacientes acabam se livrando dos medicamentos que usavam continuadamente.
É uma alternativa minimamente invasiva e sem cortes, feito por endoscopia, pela boca, realizado em regime ambulatorial, com alta no mesmo dia. Esse procedimento é realizado sob anestesia geral, mas não é uma cirurgia, e apresenta resultados semelhantes ao procedimento cirúrgico tradicional, só que com menos efeitos colaterais, menos riscos e maior eficácia, confeccionando uma válvula anti-refluxo, criando uma barreira física ao refluxo gastroesofágico.
Vantagens
Desvantagens
Indicações
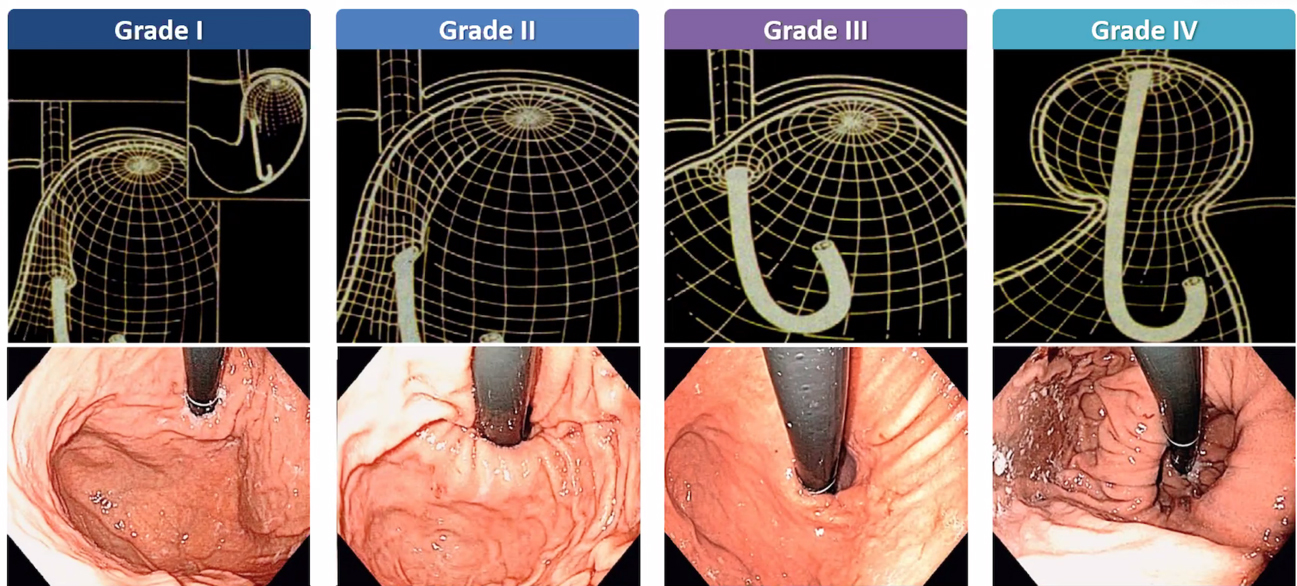
Contraindicações
Pré Operatório
Operatório
Pós Operatório
Resultados

IMC é a sigla para Índice de Massa Corpórea, parâmetro adotado pela Organização Mundial de Saúde para calcular o peso ideal de cada pessoa.
Você está com o peso abaixo do normal para sua altura. Isto pode ser perfeitamente normal e saudável dependendo do seu biótipo, mas também pode estar relacionado a algum grau de desnutrição, que pode ser causada por inúmeras doenças. Consulte um especialista para saber se há algum problema com sua saúde.
Seu peso está dentro da faixa considerada normal pela Organização Mundial de Saúde. Algumas pessoas, no entanto, já podem ter um maior risco de problemas metabólicos mesmo dentro desta faixa, principalmente se acumularem gordura na região interna do abdome ou no fígado. Uma maneira simples de avaliar isto é medir a circunferência da cintura. Mais de 80 cm de cintura em mulheres e 94 cm em homens podem indicar um possível excesso de gordura no interior do abdome. Riscos à parte, muitas pessoas que se encontram nesta faixa de peso estão também tentando emagrecer ou sustentá-lo com dificuldade. Para estas pessoas recomenda-se apenas um planejamento alimentar saudável e a prática regular de atividades físicas. Se desejar agende uma consulta com nosso nutricionista para uma avaliação e orientação.
Você está dentro da faixa chamada de pré-obesidade pela Organização Mundial de Saúde. Sabe-se que este peso já pode representar um risco considerável para sua saúde. Se você apresenta outras comorbidades associadas a esse grau de obesidade, tais como pressão alta (hipertensão arterial), diabetes mellitus ou aumento de colesterol (hipercolesterolemia), seria recomendável agendar uma avaliação com um dos nossos médicos ou com endocrinologista, para uma melhor avaliação e possível conduta terapêutica medicamentosa para reduzir o seu peso. Nunca utilize nenhum desses medicamentos sem um acompanhamento médico cuidadoso. Mesmo utilizando medicamentos, lembre-se de que é muito importante um planejamento alimentar e a prática de atividades físicas. No entanto, se o seu IMC calculado estiver igual ou acima de 27, você já pode utilizar o balão intragástrico como recurso contra a obesidade e para buscar efeitos estéticos. O balão poderá ajudá-lo a diminuir em 4 a 5 pontos do seu IMC. Se o seu IMC for maior que 30, então você também pode realizar uma gastroplastia endoscópica, ou seja, redução do estômago por endoscopia. Veja mais em nosso site.
Você está na faixa de peso denominada obesidade classe I pela Organização Mundial de Saúde. Seu peso já está causando um risco aumentado para várias doenças, incluindo o diabetes, a hipertensão arterial, o infarto do miocárdio e diversos tipos de câncer. Sua obesidade, por si só, já é considerada uma doença e necessita ser tratada com remédios. Procure um médico para uma orientação adequada. Nunca utilize medicamentos sem acompanhamento médico e, lembre-se, de que é muito importante um planejamento alimentar e a prática de atividades físicas. A eficácia dos medicamentos aumenta muito quando estes fundamentos não são esquecidos. Esse grupo de pessoas, com IMC entre 30 e 34, é o que melhor se beneficia com o uso de balão intragástrico ou de uma gastroplastia endoscópica, que estará bem indicado como recurso contra a obesidade, reduzindo seu IMC em pelo menos 4 pontos.
Você está na faixa de peso denominada obesidade classe II pela Organização Mundial de Saúde. Seu peso já está causando um risco muito aumentado para várias doenças, incluindo o diabetes, a hipertensão arterial, o infarto do miocárdio e diversos tipos de câncer. Sua obesidade, por si só, já é considerada uma doença e necessita ser tratada com remédios e/ou outros recursos contra a obesidade, inclusive o balão intragástrico ou mesmo uma gastroplastia. Se você tem comorbidades importantes, de difícil controle, tais como diabetes, hipertensão arterial, artroses e distúrbios dislipidêmicos, talvez seja necessário considerar a possibilidade inclusive de cirurgia bariátrica para conseguir um benefício satisfatório contra a sua obesidade. De qualquer forma, tratamentos endoscópicos como balão e gastroplastia endoscópica, podem ser considerados uma alternativa conservadora e reversível para reduzir seu peso consideravelmente, com menor risco do que as cirurgias, mas com efeito na redução de peso mais limitado do que aquelas.
Você está na faixa de peso denominada obesidade classe III pela Organização Mundial de Saúde. Esta categoria engloba todas as pessoas com mais de 40 kg/m2 de IMC. Também chamada de obesidade mórbida. Seu peso já está causando grande limitação física, alto custo social para você, baixa qualidade de vida e um risco altíssimo para várias doenças, incluindo o diabetes, a hipertensão arterial, o infarto do miocárdio e diversos tipos de câncer. A obesidade neste grau é considerada uma doença grave e necessita ser tratada com todos os recursos disponíveis, incluindo os remédios, balão intragástrico, gastroplastia endoscópica e, sobretudo, a cirurgia bariátrica, que seria a melhor indicação para esse grupo. Alguns desses pacientes possuem co-morbidades tão severas que apresentam alto risco cirúrgico e necessitam perder peso antes de realizar a cirurgia bariátrica, melhorando o trans e o pós operatório. Nesse sentido o balão terá sua aplicação para esse grupo de pacientes.